iPS細胞由来角膜内皮代替細胞移植による
角膜内皮細胞治療とは
角膜内皮代替細胞の量産を実現
水疱性角膜症は、遺伝性疾患(フックス角膜内皮変性症)や白内障手術などの内眼手術の合併症として、角膜内皮細胞が減少し、角膜に過剰な水分が流入して浮腫(むくみ)を生じ、混濁する病態です。これまで、水疱性角膜症に対しては角膜移植(角膜全部を移植する全層角膜移植や、角膜内皮側の部分を移植する角膜内皮移植など)が行われてきました(図1左、中央)。角膜には血管が入り込んでおらず、他の臓器移植に比較し拒絶反応がおこりにくいため、血液型などのマッチングを行わずに他家移植(他人の組織を移植すること)が行われています。
一方で、これまでの角膜移植方法は、傷口が大きいことによる手術後の感染や乱視、眼圧の上昇、移植片の接着不良など様々な課題が残っていました。また、国内には1万人くらいの患者さまが待機していると推計されますが、年間に国内で提供いただけるドナー眼は2,000件弱にすぎないため、患者さまが角膜移植を希望しても、1年以上順番待ちしなければならない状況が続いていました。
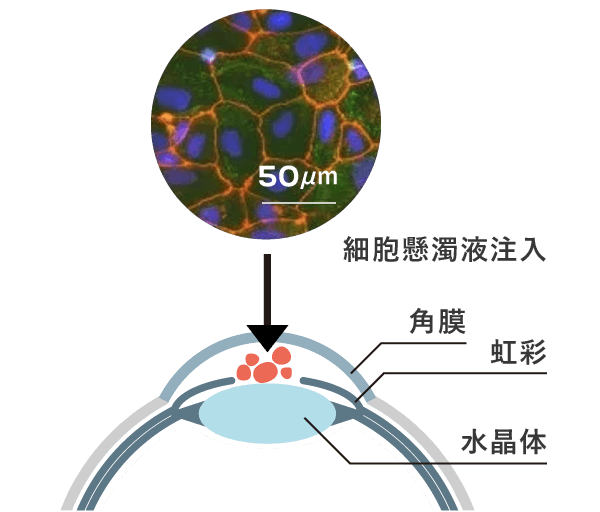
そこで、慶應義塾大学の榛村准教授・羽藤特任講師らによるこれまでの研究により、iPS細胞から角膜内皮細胞と同等の機能をもつ「角膜内皮代替細胞」を製造し、その細胞を眼内に注射器で注入し角膜の後面に移植すれば、水疱性角膜症に対する有効な治療となる可能性が高いことがわかってきました(図1右)。
この方法であれば、傷口が既存の角膜移植術に比べてはるかに小さいため、合併症を大幅に減らせる可能性があります。また、この細胞を製造の最終段階で凍結保存することも可能となりました。すなわち、移植治療に必要な角膜内皮代替細胞を、事前に大量に生産・保管しておき、必要に応じて速やかに移植することが可能となります。
ファースト・イン・ヒューマン(FIH)臨床研究では、京都大学iPS細胞研究所財団(CiRAF)が構築している再生医療用iPS細胞ストックプロジェクトから、医療用iPS細胞の提供を受け、あらかじめ移植細胞を作製して用いることを計画しています。
角膜内皮代替細胞を注射で眼球内に注入、
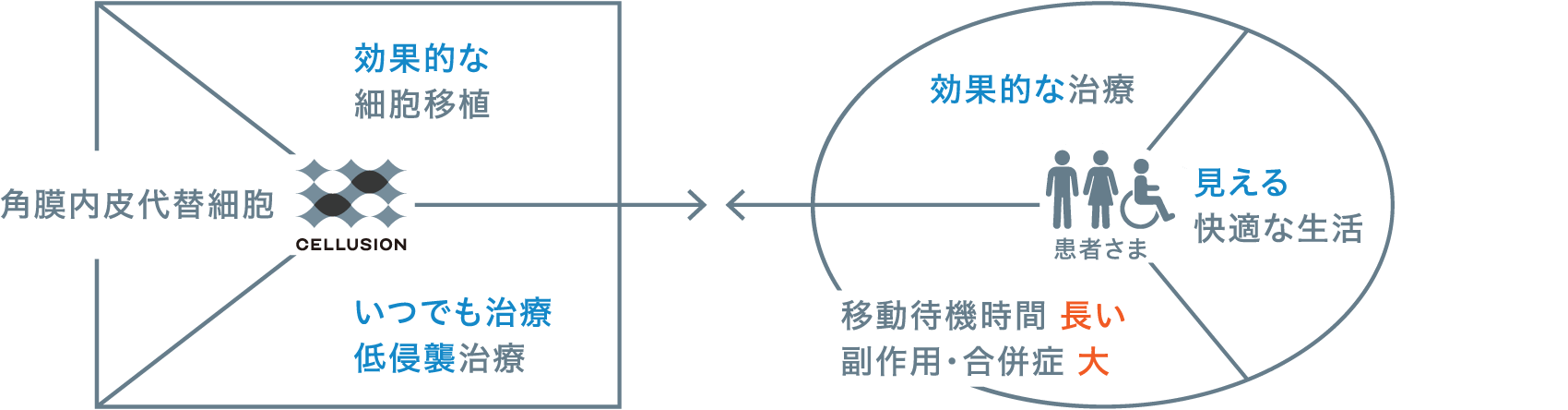
患者さまの負担を軽減
健常者の皮膚・血液などから作成されたiPS細胞を原料として、角膜内皮細胞と同等の機能を持つ「角膜内皮代替細胞」を製造することに成功。その細胞の懸濁液を注射器で眼球内に注入して角膜に定着させると、水疱性角膜症に対する有効な治療となる可能性が高いことがわかりました。細胞が生着して角膜の浮腫を改善。それにより角膜の厚みを正常化に戻して、角膜の透明性を回復します。
既存治療と開発番号CLS001がついた新手法の細胞移植との比較は右図の通りです。CLS001では細胞を定着させるために懸濁液を眼内に注入後3 時間ほどうつ伏せの姿勢を維持してもらう必要がありますが、傷口が既存の角膜移植術に比べてはるかに小さいため、合併症が減り、侵襲が低くて患者さまの負担も軽く済みます。また角膜移植より手技が簡便で、ドナーを使った医療においては避けて通れない汚染リスクも回避できます。
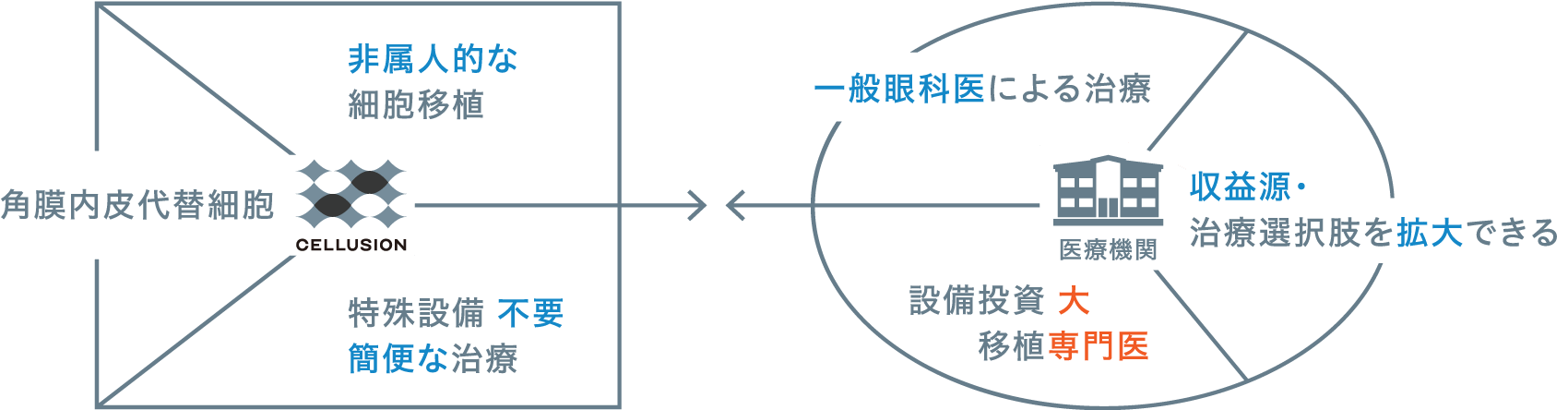
CLS001の優位性は他にもあります。セルージョンはiPS細胞から、中間体を介さずに角膜内皮代替細胞へと直接分化させる独自の製造技術を持っています。それによって品質の安定化が図られ、同細胞を短期間で大量に培養できます。加えて、生成した細胞は一定期間凍結保存が可能なため、様々な場所に運べて患者さまの必要なタイミングで使えます。
懸濁液を注入するという手技の簡便さも踏まえれば、この治療法が実用化した際には、角膜移植の専門医や専門施設が確保できずとも、全国の眼科の診療所でも治療が行えるようになります。